Din cuprinsul articolului
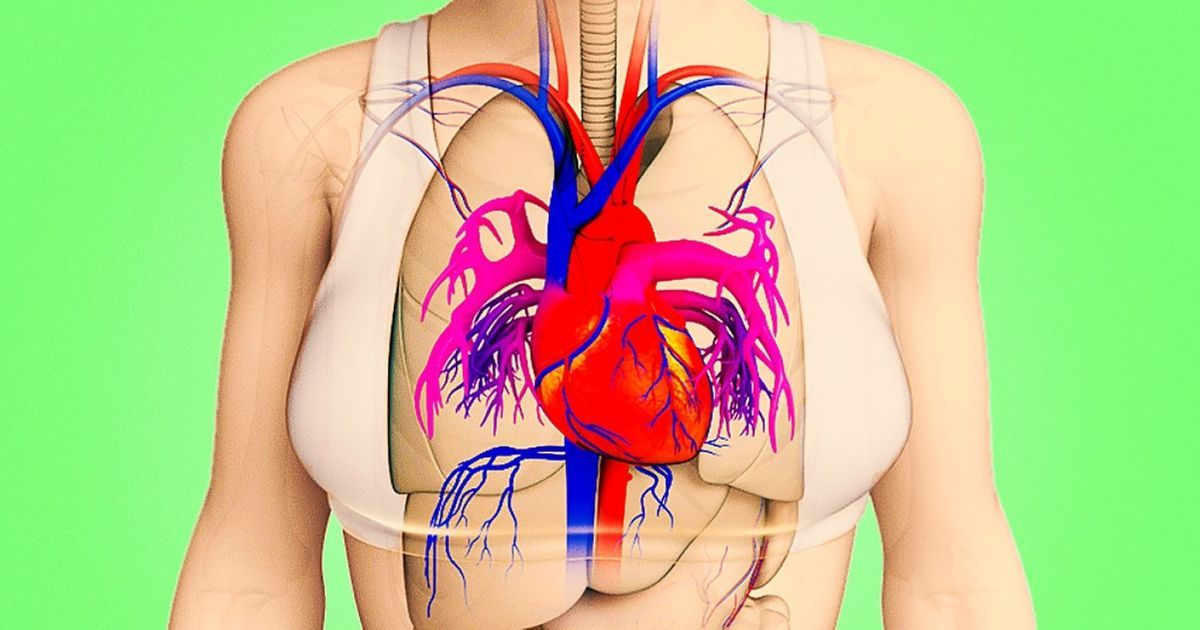
Un „mister” vechi din cardiologie primește, în sfârșit, o explicație solidă: femeile fără tensiune mare, colesterol crescut, diabet sau fumat pot totuși face infarct ori AVC dacă în organismul lor mocnește o inflamație cronică de joasă intensitate. Un studiu derulat timp de trei decenii, publicat în European Heart Journal pe 12.530 de femei fără factori de risc clasici, arată că valorile crescute ale proteinei C-reactive (CRP) se asociază cu un risc cu 77% mai mare de infarct, 39% mai mare de accident vascular cerebral și 52% mai mare pentru orice eveniment cardiovascular major pe parcursul vieții. „Inflamația poate fi piesa lipsă”, rezumă autorii, conduși de dr. Paul Ridker (Mass General Brigham).
În anii în care prevenția s-a concentrat pe tensiune, lipide, glicemie și fumat, multe femei au rămas în „zona verde” a scorurilor, dar au suferit totuși evenimente cardiace. Noutatea acestui studiu este că adaugă inflamația între predictorii majori, chiar și atunci când restul analizei arată bine. Practic, două profile clinice identice pot avea traiectorii diferite dacă una dintre persoane are CRP/hs-CRP crescut, notează The Independent.
hs-CRP: testul care vede inflamația „tăcută”
În prevenția cardiovasculară se folosește frecvent varianta sensibilă a markerului, hs-CRP (high-sensitivity CRP), capabil să detecteze inflamația discretă, fără febră sau semne evidente de boală. Determinarea se face în afara infecțiilor sau virozelor sezoniere, pentru a evita falsurile. La femeile de peste 40 de ani, cu istoric familial încărcat, perimenopauză/menopauză sau boli care întrețin inflamația (parodontopatii, apnee în somn, afecțiuni autoimune ușoare), discutarea hs-CRP cu medicul de familie ori cardiologul poate rafina considerabil estimarea riscului. Un rezultat persistent crescut deschide poarta către intervenții țintite, nu către așteptare pasivă.
Inflamația cronică de joasă intensitate accelerează ateroscleroza în trei feluri: favorizează depunerea de colesterol în peretele arterial, slăbește „cămașa” plăcii făcând-o mai predispusă la fisurare și activează coagularea, crescând șansa apariției unui cheag care blochează brusc fluxul de sânge (infarct sau AVC). Pe scurt, nu este nevoie de valori spectaculoase ale colesterolului sau de o tensiune necontrolată ca să apară evenimentul — „focul mocnit” este suficient.
Ce poți face acum: prevenție anti-inflamatorie, constantă
Vestea bună este că inflamația răspunde la obiceiuri consecvente, nu la cure scurte. O alimentație cu profil mediteranean (legume, leguminoase, fructe de pădure, pește gras, ulei de măsline extra-virgin; puține prăjeli, zahăr și mezeluri) reduce markerii inflamatori. Fibrele și alimentele fermentate susțin microbiota cu efect anti-inflamator; 150 de minute pe săptămână de mișcare moderată plus două sesiuni de forță îmbunătățesc sensibilitatea la insulină și scad hs-CRP. Somnul de 7–8 ore, igiena orală (parodontoza întreține inflamația sistemică), controlul stresului și renunțarea la fumat completează arsenalul. Chiar și o scădere de 5–10% în greutate poate coborî semnificativ inflamația.
Pentru unele femei, discuția se va extinde către tratament medicamentos preventiv. Datele existente arată că statinele reduc evenimentele cardiovasculare și la femeile cu inflamație crescută, deși nu bifează factorii clasici de risc. Decizia rămâne individuală, luată împreună cu medicul după repetarea hs-CRP, profil lipidic, vârstă, preferințe și, unde e util, scor de calciu coronarian.
Când e urgență: semnele la care să reacționezi imediat
Femeile pot avea simptome mai subtile decât bărbații. Nu amâna apelul la 112 dacă ai o presiune sau o strângere în piept care durează ori revine, dacă disconfortul urcă spre brațe (nu doar stângul), spate, gât, mandibulă sau „stomacul”, dacă apare brusc lipsa de aer, transpirație rece, greață, amețeală, sau o oboseală copleșitoare fără explicație. Mai bine un control „degeaba” decât un infarct ratat.
Întreabă dacă are sens să faci hs-CRP și când ar trebui repetat. Discută pragurile de intervenție, țintele pentru lipide, tensiune, greutate și somn, precum și oportunitatea unui scor de calciu coronarian pentru a clarifica riscul când „tabloul” este ambiguu. Verifică posibile surse tratabile de inflamație (parodontită, apnee de somn, tiroidită) și stabiliți un plan de reevaluare la 8–12 săptămâni după schimbările de stil de viață.