Din cuprinsul articolului
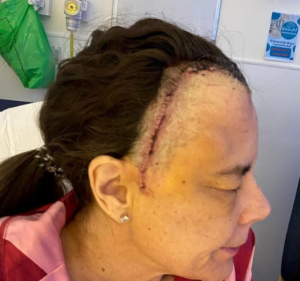
Ilene Sue Ruhoy era un medic neurolog respectat în Seattle, SUA, când, în 2014, au apărut primele semne: oboseală extremă, amețeli, greață, migrene, iritabilitate. Medici diferiți i-au pus etichete banale: stres, dezechilibru hormonal, sinuzită.
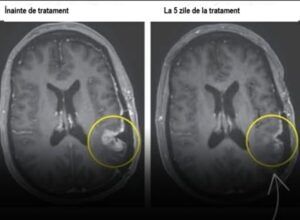
Un an mai târziu, după numeroase rugăminți pentru o investigație imagistică, un medic de familie i-a aprobat, în sfârșit, RMN-ul. Rezultatul: un meningiom cât un măr, care împingea ambele emisfere cerebrale spre partea dreaptă a craniului.
„Eram în punctul în care imploram pe oricine să mă creadă”, spune astăzi doctora Ruhoy.
Tumora – deși meningiomul nu este, tehnic, clasificat ca un cancer, poate fi letal dacă apar complicații, cu o mortalitate raportată între 63% și 90% în anumite contexte. Ilene Ruhoy a trecut prin mai multe intervenții: embolizări pentru a închide vasul care alimenta tumora și, ulterior, operația de excizie. Au urmat trei serii de radioterapie, din cauza recurențelor.
„Când un neurolog îți cere un RMN cerebral, îl faci”
După luni de refuzuri, un medic de familie a rostit fraza pe care Ruhoy o va cita mereu:
„Când un neurolog îți cere un RMN de creier, îi faci un RMN de creier.”
Pentru prima dată, s-a simțit auzită și validată. Iar acel gest a fost decisiv. Privind în urmă, spune că un diagnostic pus mai devreme i-ar fi putut scuti ani de complicații și tratamente agresive.
Schimbarea specializării
Experiența a schimbat-o. Ruhoy s-a specializat ulterior în boli cronice complexe post-expunere (PEI – post-exposure illnesses), cum ar fi long COVID sau sindromul de oboseală cronică. Pacienții ei au, de regulă, un istoric comun:
-
simptome difuze, greu de încadrat;
-
medici care le spun că „e de la stres”;
-
ani întregi de rătăcire între consulturi și analize incomplete.
Multe PEI nu implică neapărat o infecție acută. Expuneri la pesticide, mucegai, toxine de mediu, medicație pot juca un rol, arată Ruhoy. Chiar dacă în propriul caz nu a reușit să identifice o cauză clară a tumorii – are un doctorat în toxicologie ambientală și a investigat pe cont propriu – spune că faptul că nu înțelegem totul despre aceste patologii nu înseamnă că nu există.
Diagnostice greșite
Una dintre pacientele care i-au confirmat nevoia de medicină integrată, atentă la detalii a fost Danielle, o tânără dansatoare de 30 de ani cu:
-
dureri articulare invalidante,
-
alergii alimentare,
-
urticarie,
-
amețeli,
-
migrene,
-
dureri cervicale,
-
fenomene cardiace.
După întrebări pe care alți medici nici nu i le puseseră, un set de analize corect ales a scos la iveală un hipotiroidism ignorat anterior. A urmat un plan multidisciplinar: RMN pentru o problemă spinală, medicamente pentru amețeli, intervenții țintite pentru durerea cardiacă și articulară. Rezultatul: o îmbunătățire semnificativă în câteva luni.
„Gaslighting” medical: când pacientul este făcut să creadă că totul e în capul lui
Ruhoy descrie un fenomen frecvent întâlnit la pacienții cu boli cronice complexe:
-
medici care nu privesc pacientul în ochi;
-
consulturi reduse la „e stres, odihnește-te”;
-
refuzul de a ordona investigații imagistice sau paneluri extinse;
-
stigmatizarea celor care cer mai multe explicații.
Aceleași persoane revin, spune ea, la al patrulea sau al cincilea medic, epuizate, uneori etichetate drept „hipohondre” sau „anxioase”.
Ce este meningiomul și de ce poate fi periculos, chiar dacă nu este cancer
Meningiomul este o tumoare care se dezvoltă din meningele (membranele care învelesc creierul și măduva spinării). Deși în majoritatea cazurilor este benign, poate deveni potențial fatal dacă:
-
comprimă zone critice din creier,
-
determină edem cerebral,
-
invadează structuri vasculare,
-
recidivează sau crește agresiv.
Simptomele pot fi nespecifice: migrene persistente, amețeli, schimbări de comportament, convulsii, tulburări de vedere, greață, oboseală extremă. De aceea, ignorarea lor sau punerea pe seama stresului poate amâna dramatic diagnosticul.
Pentru pacienți
-
Cereți explicații. Dacă simțiți că ceva nu e în regulă, insistați.
-
Documentați-vă simptomele (când apar, cât durează, ce le agravează).
-
Nu vă temeți să cereți un second opinion sau investigații suplimentare (RMN, paneluri extinse).
-
Fiți atenți la medici care minimalizează fără să asculte.
Pentru medici
-
Ascultați. Un consult bun începe cu o conversație reală.
-
Testați ipoteze, nu presupuneți. Un diagnostic simplu nu trebuie să elimine unul grav.
-
Integrați: cel mai bun tratament, adesea, implică mai multe specialități.
-
Nu confundați anxietatea pacientului cu lipsa unui diagnostic organic. Anxietatea este, de multe ori, consecința bolii, nu cauza ei.
Dincolo de medicamente: somn, mișcare, natură
Deși folosește protocoale medicamentoase acolo unde sunt necesare, Ruhoy recomandă constant:
-
mișcare ușoară (chiar și plimbări scurte),
-
timp în natură,
-
igiena somnului (program constant, expunere la lumină naturală dimineața).
„Dacă prin «normal» înțelegi revenirea la cine erai înainte de boală, nu pot promite asta tuturor. Dar, dacă îți asculți corpul și rămâi diligent, te poți simți foarte bine. Chiar foarte bine”, scrie ea în cartea sa, Invisible No More.