Din cuprinsul articolului
Tot ce trebuie să știi despre ruptura de ligament încrucișat anterior (LIA): cauze, simptome, tratamente eficiente și sfaturi de prevenție, explicate de Dr. Eduard Cernat.
Află de ce această leziune nu se vindecă singură și cum poți reveni în siguranță la mișcare.
Ce este ligamentul încrucișat anterior (LIA) și cum apare ruptura
Ligamentul încrucișat anterior (LIA) este unul dintre cele mai importante ligamente ale genunchiului, având rolul de a stabiliza articulația și de a preveni deplasarea tibiei în fața femurului. Este o structură rezistentă, dar vulnerabilă în fața mișcărilor bruște.
„Ruptura de ligamentul încrucișat anterior apare cel mai frecvent în timpul activităților sportive fără contact direct, cum ar fi schimbarea rapidă de direcție, oprirea bruscă sau aterizarea incorectă dintr-un salt”, a declarat dr. Eduard Cernat, ortoped specializat în traumatologie sportivă, pentru Doctorul Zilei.
Exemple de situații frecvente
- un fotbalist care schimbă direcția brusc și genunchiul îi „cedează”;
- o jucătoare de volei care aterizează pe un picior și simte o durere ascuțită;
- un schior care pierde echilibrul și genunchiul îi fuge în lateral.
Ruptura poate fi:
- Parțială- când o parte din fibrele ligamentului sunt rupte, dar funcția e parțial păstrată;
- Completă- când ligamentul se rupe integral, iar genunchiul devine instabil.
Clasificarea leziunilor LIA
- Gradul I: întinderea ligamentului, fără ruptură completă;
- Gradul II: ruptură parțială, instabilitate moderată;
- Gradul III: ruptură completă, genunchiul devine instabil, cu risc de leziuni asociate (menisc, cartilaj).
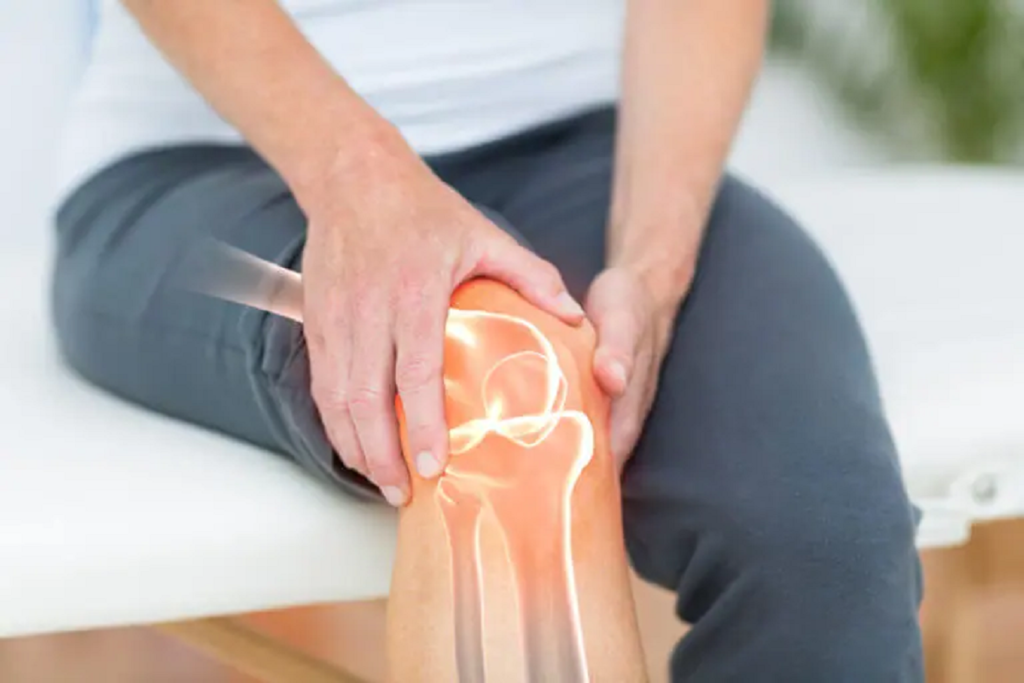
Simptomele care trădează ruptura de ligamentul încrucișat anterior
Pacientul resimte de obicei o pocnitură în genunchi în momentul accidentării, urmată de o durere bruscă și pierderea stabilității.
„Unii pacienți descriu o senzație de ‘poc’ în genunchi și spun că au simțit cum genunchiul le-a fugit de sub ei. Apoi, genunchiul se umflă rapid, de obicei în primele ore după traumatism”, explică dr. Cernat.
Simptome tipice:
- Tumefiere rapidă: genunchiul se umflă vizibil, din cauza sângerării intraarticulare;
- Durere acută la mișcare sau la sprijin;
- Instabilitate: senzația că genunchiul „cedează” când mergi sau alergi;
- Limitarea mișcării: pacientul nu mai poate îndoi sau întinde complet piciorul;
- Uneori, echimoze (vânătăi) în jurul genunchiului.
Exemplu practic: un jucător de baschet care își rupe LIA poate continua câteva minute jocul, dar apoi genunchiul devine rigid și dureros, necesitând pauză imediată.
De ce nu se repară ligamentul încrucișat anterior de la sine
Așa cum subliniază dr. Eduard Cernat, „odată rupt, ligamentul încrucișat anterior nu se repară de la sine.”
Ligamentul are o vascularizație slabă, iar capetele rupte nu pot forma o cicatrice solidă capabilă să redea stabilitatea articulației. În plus, lichidul sinovial din genunchi împiedică procesul natural de vindecare a fibrelor ligamentare.
Tratament conservator sau chirurgical?
1. Tratamentul conservator se recomandă:
- pacienților sedentari;
- persoanelor în vârstă;
- rupturilor parțiale fără instabilitate majoră.
Acesta include repaus, fizioterapie, orteză, medicație antiinflamatoare și exerciții de întărire musculară.
2. Tratamentul chirurgical (reconstrucția LIA) este recomandat:
- sportivilor;
- tinerilor activi;
- pacienților cu instabilitate severă sau leziuni asociate.
Operația presupune înlocuirea ligamentului rupt cu o grefă (proprie, de la donator sau artificială).
„Reconstrucția ligamentară este singura soluție reală pentru restabilirea stabilității genunchiului. Fără ea, riscul de artroză și alte leziuni secundare crește în timp”, avertizează dr. Cernat.
Recuperarea postoperatorie
- Faza 1 (primele 2 săptămâni): controlul durerii și inflamației, mobilizare ușoară.
- Faza 2 (săptămânile 2–6): reluarea progresivă a mișcărilor și tonifierea mușchilor.
- Faza 3 (după 3 luni): exerciții funcționale, stabilitate, alergare ușoară.
- Revenirea la sport: între 6 și 9 luni, în funcție de progres.
Diagnosticul modern: cum confirmă medicul ruptura de LIA
Diagnosticul se bazează pe examinarea clinică și imagistica medicală. În timpul consultului, medicul efectuează teste specifice, cum ar fi:
- Testul Lachman: evaluează deplasarea tibiei înainte;
- Testul pivot shift: evidențiază instabilitatea;
- Testul sertarului anterior: unul dintre cele mai uzuale.
Pentru confirmare, se efectuează o IRM (rezonanță magnetică), care oferă o imagine completă a ligamentului și a posibilelor leziuni asociate (menisc, cartilaj articular, colateral medial etc.).
„RMN-ul rămâne standardul de aur pentru diagnosticul rupturii de LIA, permițând evaluarea exactă a extinderii leziunii și planificarea corectă a tratamentului”, explică dr. Cernat.
Prevenția: cum poți evita o ruptură de LIA
Prevenția este esențială, mai ales pentru sportivi sau persoane active. Dr. Cernat recomandă programe de antrenament neuromuscular care îmbunătățesc echilibrul, coordonarea și forța.
Sfaturi de prevenție:
- Încălzire completă înainte de antrenament;
- Evitarea mișcărilor bruște, a pivotărilor violente și a opririlor bruște;
- Încălțăminte sport adaptată tipului de suprafață;
- Exerciții pentru întărirea cvadricepsului și ischiogambierilor;
- Menținerea unei greutăți corporale optime;
- În sporturile de echipă – antrenamente pentru aterizare corectă și coordonare.
Exemplu: în fotbalul feminin, implementarea programelor de prevenție (precum FIFA 11+) a redus incidența rupturilor de LIA cu peste 50%.
Ruptura de ligamentul încrucișat anterior este o afecțiune serioasă, care afectează stabilitatea genunchiului și calitatea vieții.Nu se vindecă spontan, ci necesită o abordare medicală profesionistă, de la diagnostic precis și tratament personalizat, până la recuperare atent monitorizată.
„Intervenția timpurie și recuperarea corectă pot face diferența dintre un genunchi stabil și o articulație compromisă”, concluzionează dr. Eduard Cernat.