Din cuprinsul articolului
Aproximativ 4.000 de femei mor anual în România din cauza cancerului de sân, potrivit datelor Institutului Național de Sănătate Publică (INSP), iar rata de supraviețuire la cinci ani este de 75% — cu opt puncte procentuale sub media UE de 83%.
Cea mai mare parte a acestor decese s-ar fi putut preveni prin depistare precoce. Cancerul de sân prins în stadiul I are o rată de supraviețuire de peste 95%; în stadiul IV, aceasta coboară sub 30%. Diferența dintre aceste două scenarii se numește screening — adică setul de analize și investigații imagistice care pot detecta boala înainte ca ea să dea vreun semn.
Problema concretă din România este că, în lipsa unui program național funcțional de screening, majoritatea femeilor nu știu ce analiză să facă, când s-o facă și la ce interval. Rata de participare la mamografie era de 9% în 2020 — cea mai scăzută din UE, față de media europeană de 60%, conform datelor INSP. Acest articol prezintă investigațiile disponibile, ce poate detecta fiecare, cui se recomandă și de la ce vârstă, pe baza ghidurilor medicale internaționale în vigoare.
1. Mamografia digitală 2D: standardul de aur al screening-ului
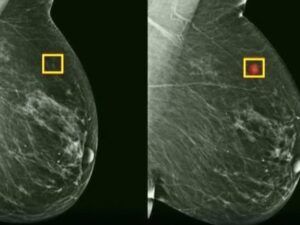
Mamografia rămâne investigația de referință pentru depistarea precoce a cancerului de sân în rândul femeilor adulte. Metoda utilizează raze X de joasă doză pentru a crea imagini detaliate ale țesutului mamar și poate detecta tumori cu dimensiuni de câțiva milimetri, bine înainte de a deveni palpabile, dar și microcalcificări — mici depozite de calciu în sân care, în anumite distribuții, pot fi singurul semn al unui cancer incipient neinvaziv (carcinom ductal in situ). Ecografia mamară, oricât de performantă, nu detectează microcalcificările.
Ghidurile americane actuale ale American Cancer Society (ACS) recomandă ca femeile cu risc mediu să înceapă screening-ul mamografic anual de la vârsta de 45 de ani, cu posibilitatea de a opta pentru screening anual începând de la 40 de ani, la cerere. Femeile de 55 de ani și peste pot trece la mamografie la doi ani sau pot continua anual. Ghidurile Comisiei Europene recomandă screening mamografic la intervale de 2-3 ani pentru femeile cu vârste cuprinse între 45 și 74 de ani.
Mamografia are o sensibilitate de 76,5% și o specificitate de 87,1% la femeile sub 40 de ani, conform datelor Medscape. Acuratețea crește odată cu înaintarea în vârstă, pe măsură ce țesutul glandular dens este treptat înlocuit cu țesut adipos — mai ușor de traversat cu razele X. De aceea, la femeile tinere cu sâni denși, mamografia singură poate rata leziuni reale, iar medicii o completează de regulă cu ecografia sau, la risc înalt, cu RMN.
Din punct de vedere practic: mamografia se efectuează în primele 15 zile ale ciclului menstrual, când sânii sunt mai puțin sensibili, iar la menopauză se poate programa oricând. Investigația durează 10-20 de minute, iar compresia moderată a sânului (necesară pentru imagini clare) poate produce disconfort, nu durere semnificativă.
2. Mamografia 3D cu tomosinteză (DBT): tehnologia care reduce rata falselor pozitive
Tomosinteza digitală a sânilor (Digital Breast Tomosynthesis — DBT) reprezintă generația nouă a mamografiei. Spre deosebire de mamografia 2D clasică — care produce două imagini suprapuse ale întregului sân —, tomosinteza captează 9 până la 25 de proiecții din unghiuri diferite, reconstituind o imagine tridimensională stratificată, analizată secțiune cu secțiune. Tubul generator de radiații se deplasează în arc deasupra sânului, iar fiecare achiziție durează maximum 7-8 secunde.
Avantajul decisiv față de mamografia 2D este eliminarea suprapunerii țesuturilor normale, care în cazul mamografiei clasice poate masca tumori mici sau genera alarme false. Un studiu publicat în jurnalul Radiology (2020) a evaluat rezultatele screening-ului pe o cohortă de peste un milion de femei din SUA și a constatat că mamografia 3D a detectat mai multe cancere și a generat mai puține rezultate fals pozitive față de mamografia 2D. Un alt studiu major, Oslo Tomosynthesis Screening Trial, a confirmat că tomosinteza îmbunătățește semnificativ rata de detecție a cancerului invaziv.
Din punct de vedere al iradierii, doza absorbită în cursul unei examinări DBT moderne este comparabilă cu cea a mamografiei digitale standard, grație noii generații de detectori. Tomosinteza este recomandată în special femeilor cu sâni denși, celor cu antecedente de rezultate mamografice neclare și celor cu risc peste medie. Costul investigației este, în general, aproape dublu față de mamografia 2D, iar disponibilitatea în rețeaua publică din România este încă limitată.
3. Ecografia mamară: investigația de elecție sub 40 de ani
Ecografia mamară nu utilizează radiații — funcționează pe baza ultrasunetelor — și este metoda de primă intenție la femeile tinere, sub 40 de ani, la care țesutul glandular dens limitează utilitatea mamografiei. La această categorie de vârstă, sânii au o compoziție predominant glandulară, iar razele X sunt mai greu de interpretat; ecografia, în schimb, diferențiază bine structurile dense și poate identifica noduli solizi sau chisturi de dimensiuni mici.
Principala limitare a ecografiei față de mamografie este incapacitatea de a detecta microcalcificările — adesea singurul semn al carcinomului ductal in situ. Din acest motiv, ecografia nu înlocuiește mamografia la femeile de 40 de ani și peste, ci o completează. Ghidurile recomandă ecografia mamară anual, începând de la 30 de ani, iar la suspiciunea de leziune identificată clinic sau mamografic, ecografia ghidează biopsia cu ac fin.
Ecografia poate fi utilizată și ca metodă complementară pentru femeile cu sâni denși care au avut o mamografie normală, dar la care densitatea tisulară reduce sensibilitatea acesteia. Studii recente sugerează că ecografia suplimentară după o mamografie negativă la femeile cu sâni denși poate depista cancere invazive cu dimensiunea medie de 9,9 mm și cu 90% status ganglionar negativ (fără metastaze în ganglioni), semn că sunt prinse timpuriu.
4. RMN-ul mamar: cel mai sensibil instrument, rezervat femeilor cu risc înalt
Rezonanța magnetică (RMN) mamară utilizează câmpuri magnetice puternice și unde radio pentru a genera imagini de înaltă rezoluție ale țesutului mamar, fără utilizarea radiațiilor ionizante. Este considerată cea mai sensibilă metodă imagistică disponibilă pentru detectarea cancerului de sân, mai sensibilă decât mamografia, conform ghidurilor internaționale. Dezavantajul este specificitatea mai redusă — RMN-ul poate apărea anormal chiar și în absența cancerului, ceea ce duce la biopsii suplimentare uneori inutile.
Din această cauză, RMN-ul mamar nu este recomandat femeilor cu risc mediu. Este indicat în schimb pentru:
- Femeile cu mutații BRCA1 sau BRCA2 confirmate — RMN anual + mamografie anuală, începând de la vârsta de 25-30 de ani, conform ghidurilor Asociației Americane de Ginecologie.
- Femeile cu risc estimat de 20% sau mai mare pe parcursul vieții, calculat prin instrumente validate (modele Tyrer-Cuzick, BOADICEA sau Gail).
- Femeile cu antecedente de iradiere toracică sub vârsta de 30 de ani (de exemplu, tratament pentru limfom Hodgkin).
- Femeile cu sâni extrem de denși (categoriile BI-RADS III-IV) și o leziune neclară la mamografie sau ecografie.
- Monitorizarea implanturilor mamare sau a ganglionilor axilari pozitivi cu tumoră primară neclară.
RMN-ul mamar se efectuează cu substanță de contrast (gadoliniu), injectată intravenos, pentru a evidenția vascularizația tumorală. Examinarea durează 45-60 de minute, necesită imobilitate completă în aparat și nu poate fi efectuată de pacientele cu stimulatoare cardiace, implanturi cohleare sau alte dispozitive metalice incompatibile cu câmpul magnetic.
5. Testul genetic BRCA1/BRCA2: pentru ce femei este relevant și ce înseamnă un rezultat pozitiv
Aproximativ 5-10% din cancerele de sân sunt cauzate de mutații moștenite ale genelor BRCA1 și BRCA2, conform Centers for Disease Control and Prevention (CDC). Aceste gene produc proteine implicate în repararea ADN-ului; când sunt mutate, celulele pierd o barieră importantă în fața transformării maligne. Femeile cu mutație BRCA1 au un risc de 55-72% de a dezvolta cancer de sân în cursul vieții, iar cele cu mutație BRCA2, de 45-69%, comparativ cu 12-13% în populația generală.
Testarea genetică se realizează dintr-o probă de sânge periferic, printr-o metodă de secvențiere NGS (Next Generation Sequencing) care acoperă ambele gene în totalitate. Sensibilitatea testului depășește 99% pentru identificarea variantelor patogene cunoscute. Testarea este recomandată de medicul genetician sau oncolog, nu la cerere directă a pacientei, și trebuie însoțită de consiliere genetică înainte și după obținerea rezultatelor.
Indicațiile principale pentru testarea BRCA includ: cancer mamar diagnosticat sub 40 de ani; cancer mamar bilateral; prezența cancerului mamar și ovarian la aceeași persoană; cel puțin două rude de gradul I cu cancer de sân; o rudă cu mutație BRCA confirmată; cancer mamar la un bărbat din familie.
Un rezultat pozitiv nu înseamnă certitudinea apariției cancerului. Înseamnă că protocolul de monitorizare devine mult mai strict: mamografie anuală + RMN anual, începând de la 25 de ani, examen clinic semestrial, eventual ecografie transvaginală anuală (pentru riscul ovarian). La unele paciente, medicul poate discuta opțiunile de chimioprofilaxie (Tamoxifen) sau chirurgie profilactică (mastectomie bilaterală preventivă, care reduce riscul cu 90-95%).
6. Examenul clinic al sânilor: de ce nu poate înlocui investigațiile imagistice
Examinarea clinică a sânilor, efectuată de medic (ginecolog sau specialist în patologie mamară), constă în inspecția vizuală și palparea sistematică a ambilor sâni și a ganglionilor axilari. Poate identifica mase palpabile, modificări de culoare sau textură a pielii, retracții mamelonare sau scurgeri.
Ghidurile actuale ale American Cancer Society precizează că nu există dovezi concludente că examinarea clinică regulată reduce mortalitatea prin cancer de sân la femeile care fac și mamografie de screening. Totuși, examinarea clinică rămâne o componentă standard a consultului ginecologic anual și poate orienta decizia de a recomanda investigații suplimentare. Ghidurile NCCN recomandă pentru femeile cu risc mediu, între 25 și 39 de ani, un examen clinic al sânilor la fiecare 1-3 ani.
Autopalparea sânilor, practicată lunar la aproximativ o săptămână după menstruație, este recomandată ca metodă de familiarizare cu aspectul normal al propriilor sâni, nu ca screening independent. Scopul ei este ca femeia să sesizeze orice modificare nouă și să o raporteze medicului — nu să o diagnosticheze singură.
Cum alegi investigația potrivită în funcție de vârstă și de nivelul de risc
Sub 30 de ani, risc mediu: Ecografie mamară dacă există simptome sau solicitare individuală; autopalpare lunară.
30-39 de ani, risc mediu: Ecografie mamară anuală; examen clinic la 1-3 ani; mamografie doar dacă există simptome sau modificări suspecte la ecografie.
40-44 de ani, risc mediu: Mamografie anuală sau bienală, în funcție de preferința pacientei și recomandarea medicului. Ecografie ca investigație complementară la sânii denși.
45-74 de ani, risc mediu: Mamografie anuală (recomandat conform ACS) sau la 2-3 ani (conform ghidului european). Mamografia 3D cu tomosinteză este preferabilă la femeile cu sâni denși.
Orice vârstă, risc înalt (mutație BRCA confirmată sau risc ≥20%): RMN mamar + mamografie anuală, de la 25-30 de ani. Examen clinic semestrial. Consiliere genetică periodică.
Orice vârstă, risc înalt (mutație BRCA confirmată): Testare genetică la rudele de gradul I, dacă nu au efectuat-o deja.
De ce România are o mortalitate mai mare decât media europeană și ce ar putea schimba asta
În 2022, în România s-au înregistrat 12.685 de cazuri noi de cancer de sân și 3.877 de decese, conform datelor European Cancer Information System (ECIS). Incidența standardizată pe vârstă a fost de 69,4 la 100.000 femei, iar mortalitatea de 16,6 la 100.000 femei. Mortalitatea prin cancer mamar a crescut cu 10,75% în perioada 2012-2020, potrivit Eurostat, în timp ce în celelalte țări europene aceasta a scăzut.
Explicația nu ține de biologia tumorilor sau de incidența mai mare a bolii — incidența cancerului în România este, de fapt, sub media UE. Problema este că boala este depistată în stadii avansate, când tratamentul este mai dificil și mai puțin eficient. Conform Profilului de Țară privind Cancerul 2023, publicat de Institutul European de Oncologie în parteneriat cu Comisia Europeană, depistarea precoce și screeningul au o acoperire foarte scăzută în România comparativ cu alte state membre UE. Cancerul este a doua cauză de mortalitate în România, iar mortalitatea standardizată pe vârstă depășea media UE cu 7% în 2019.
România nu dispune, în prezent, de un program național funcțional de screening al cancerului de sân, deși acesta este recomandat de Organizația Mondială a Sănătății și există în majoritatea statelor europene. Legea Planului Național de Combatere a Cancerului 2022-2027 a creat cadrul legislativ pentru implementarea unui astfel de program, dar normele metodologice și mecanismele de finanțare concretă sunt încă în curs de elaborare.
Până la implementarea unui program național accesibil, femeile cu asigurare de sănătate pot solicita mamografie prin medicul de familie sau ginecolog, în limita reglementărilor contractuale cu Casa Națională de Asigurări de Sănătate (CNAS). Ecografia mamară și consultul ginecologic sunt decontabile în sistemul public. Mamografia 3D cu tomosinteză și RMN-ul mamar se efectuează preponderent în rețeaua privată, cu costuri cuprinse între 300 și 800 de lei, respectiv 700-1.200 de lei, în funcție de centru și de localitate.