Din cuprinsul articolului
Un raport recent al Organizației Mondiale a Sănătății (OMS) arată că una din șase infecții bacteriene este deja rezistentă la antibiotice uzuale. Află care sunt principalele amenințări, ce regiuni sunt cele mai afectate și ce măsuri trebuie adoptate urgent la nivel global.
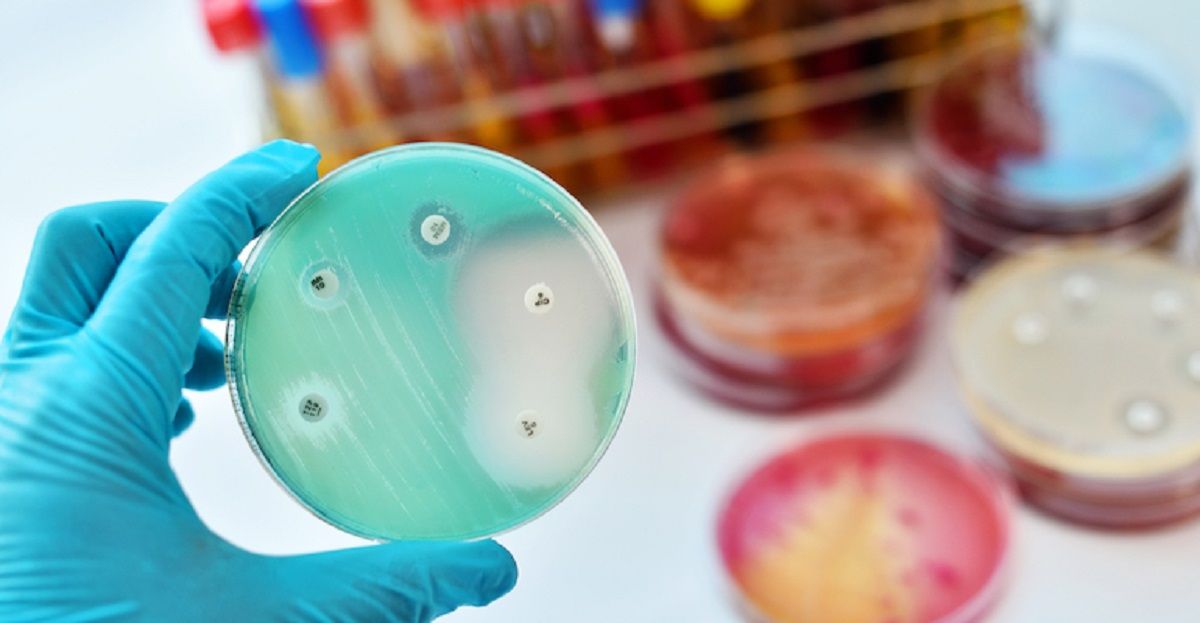
Rezistența la antibiotice devine una dintre cele mai grave crize de sănătate publică la nivel global. În 2023, una din șase infecții bacteriene confirmate a fost rezistentă la terapii antibiotice obișnuite.
Între 2018 și 2023, rata rezistenței a crescut cu peste 40 % în combinațiile agent patogen–antibiotic monitorizate, cu o creștere medie anuală între 5 % și 15 %, potrivit OMS.
Acest fenomen subminează progresele medicinei moderne și indică faptul că tratamente simple ar putea deveni inutile. În acest context, consecințele pentru sănătate, economie și societate sunt enorme.
Care sunt cele mai periculoase bacterii și antibiotice în joc
Raportul global GLASS al OMS monitorizează 8 agenți patogeni bacterieni:
- Escherichia coli
- Klebsiella pneumoniae
- Acinetobacter spp.
- Neisseria gonorrhoeae
- Salmonella spp.
- Shigella spp.
- Staphylococcus aureus
- Streptococcus pneumoniae
Printre constatările îngrijorătoare:
- Peste 40 % dintre tulpinile de E. coli sunt acum rezistente la cefalosporine de generația a treia.
- În cazul K. pneumoniae, procentul de rezistență globală depășește 55 %.
- Rezistența la antibiotice de ultimă instanță (cum ar fi carbapenemele) crește alarmant, ceea ce limitează opțiunile de tratament.
Bacteriile Gram-negative, cum ar fi E. coli și K. pneumoniae, reprezintă una dintre cele mai mari amenințări, mai ales în zonele cu infrastructură medicală fragilă.
Disparități regionale: cine suferă cel mai mult
În 2021, 7,7 milioane de persoane au murit la nivel global din cauza infecțiilor bacteriene, rezistența la medicamente fiind direct responsabilă pentru 1,14 milioane dintre aceste decese și contribuind la alte 4,71 milioane.
Până în 2050, se estimează că 10 milioane de persoane ar putea muri în fiecare an din cauza infecțiilor rezistente la medicamente, deoarece noile antibiotice nu sunt dezvoltate suficient de repede pentru a ține pasul cu rezistența crescândă.
Rezistența la antibiotice nu este distribuită uniform pe glob: regiuni cu sisteme de sănătate mai vulnerabile sunt cele mai afectate. Raportul subliniază:
- În Asia de Sud-Est și în zona Mediteranei de Est, una din trei infecții raportate a fost rezistentă la antibiotice.
- În regiunea africană, una din cinci infecții prezintă rezistență.
- Deși numărul țărilor care raportează date a crescut (de la 25 în 2016, la 104 în 2023), aproape 48 % dintre țări nu au raportat date în 2023.
- Multe țări nu dispun de sisteme fiabile de supraveghere, ceea ce înseamnă că problema poate fi subdiagnosticată.
Aceste disparități încapacitează elaborarea politicilor adecvate la nivel local și împiedică accesul la tratamente eficiente.
„Rezistența la antimicrobiene depășește progresele medicinei moderne și amenință sănătatea familiilor din întreaga lume. Pe măsură ce țările își consolidează sistemele de supraveghere a rezistenței antimicrobiene (AMR), trebuie să folosim antibioticele în mod responsabil și să ne asigurăm că toți oamenii au acces la medicamentele potrivite, la diagnostice de calitate și la vaccinuri. Viitorul nostru depinde, de asemenea, de consolidarea sistemelor de prevenire, diagnostic și tratament al infecțiilor și de inovația în antibiotice de nouă generație și teste moleculare rapide”, a declarat Dr. Tedros Adhanom Ghebreyesus, Directorul General al OMS.
Măsuri și direcții strategice
Organizația Mondială a Sănătății și statele lumii propun mai multe măsuri urgente:
1. Consolidarea sistemelor de supraveghere
Toate țările trebuie să raporteze date de înaltă calitate despre rezistența antimicrobiană și utilizarea antibioticelor către GLASS până în 2030.
Sunt necesare sisteme de laborator robuste, acoperire geografică mai largă și partajare de date între țări și regiuni.
2. Utilizare responsabilă a antibioticelor
Este esențială adoptarea unor ghiduri de tratament adaptate la modelele locale de rezistență, precum și reducerea utilizării excesive sau nepotrivite a antibioticelor.
Abordarea „One Health” (o singură sănătate) prevede coordonarea între sectorul uman, animal și mediu, pentru a reduce presiunea antibiotică în toate zonele.
3. Cercetare și inovare
Dezvoltarea de antibiotice noi, teste moleculare rapide și tehnologii de diagnostic devin cruciale. tvrinfo.ro
Aceste instrumente pot permite intervenții mai rapide și tratamente personalizate, reducând astfel utilizarea ineficientă a antibioticelor.
4. Educație și implicare publică
Informarea populației despre pericolele utilizării greșite a antibioticelor (ex.: întreruperea prematură a terapiilor) este vitală.
Profesioniștii din sănătate trebuie instruiți constant în privința rezistenței antimicrobiene și a prescrierii raționale.
Rezistența la antibiotice devine una dintre cele mai mari amenințări la adresa sănătății globale. Fără acțiuni urgente, ne îndreptăm spre o eră în care infecțiile comune devin incurabile. OMS avertizează că progresul este posibil doar prin colaborare globală, monitorizare eficientă, inovație și responsabilitate medicală.