Din cuprinsul articolului
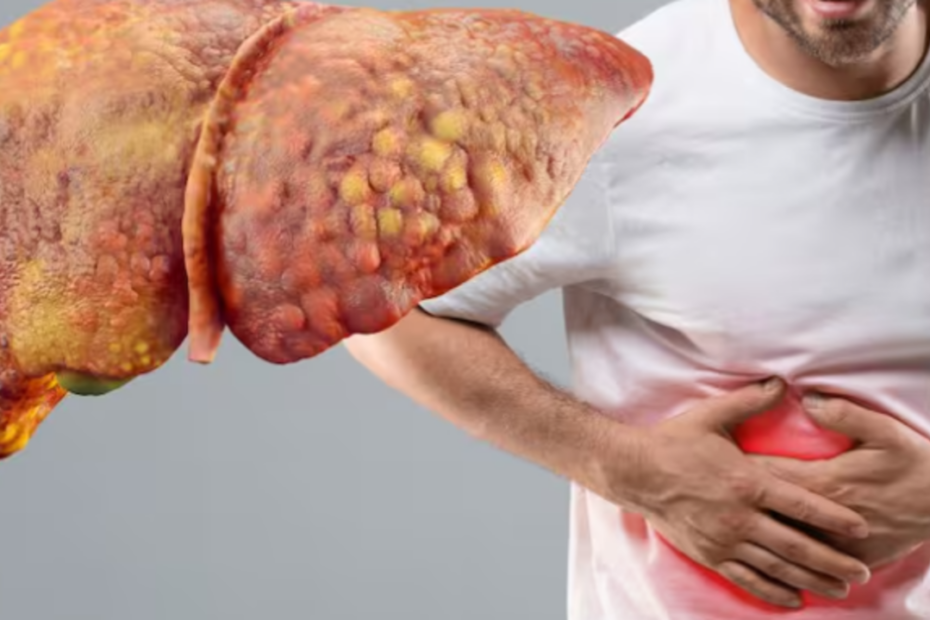
Deși afecțiuni precum cancerul de sân sau cel pulmonar beneficiază de o atenție mediatică sporită, cancerul de ficat rămâne o problemă majoră de sănătate publică, adesea neglijată sau stigmatizată. Acesta reprezintă un grup heterogen de tumori care se dezvoltă la nivelul celulelor hepatice, ducând la o creștere necontrolată a acestora și la formarea unor mase tumorale care compromit funcțiile vitale ale organului.
1. Clasificare și tipologii: dincolo de ciroză
Conform specialiștilor de la Hospital Clínic Barcelona, scrie La Vanguardia, tipul de cancer depinde în mod direct de celula din care își are originea.
Medicul Alba Díaz, anatomopatolog la Hospital Clínic Barcelona, explică: „Există diferite tipuri de cancer de ficat, iar acestea depind de celula din care își au originea.”
-
Carcinomul hepatocelular (CHC): Este cea mai frecventă formă de cancer hepatic primar.
-
Colangiocarcinomul: Se dezvoltă la nivelul căilor biliare și reprezintă aproximativ 7% din tumorile hepatice, având o incidență în creștere.
-
Forme rare: Hemangioendoteliomul sau angiosarcomul, diagnosticate mai des la femei și la pacienți tineri.
Important: Deși ciroza este principalul factor de risc, datele din 2025 arată că 20% dintre cazurile diagnosticate apar la pacienți fără ciroză prealabilă, subliniind faptul că nimeni nu este complet imun.
2. Depistarea: provocarea tumorei „silențioase”
Cancerul de ficat este extrem de periculos deoarece este asimptomatic în stadiile incipiente. Simptomele apar, de regulă, doar când boala este avansată sau apar complicații:
-
Oboseală cronică și pierderea apetitului/greutății.
-
Icter: Colorarea galbenă a pielii și a ochilor.
-
Creșterea perimetrului abdominal (retenție de lichide).
-
Durere abdominală continuă, de intensitate redusă.
Screening-ul: Singura metodă eficientă
”Deși ciroza crește riscul de cancer hepatic, tumora poate fi diagnosticată și la persoane fără antecedente de boală.” spune Dr. María Reig, Șeful Unității de Oncologie Hepatică de la Spitalul Clínic Barcelona și Clinica Barcelona Liver Cancer de la IDIBAPS și CIBER
Pentru persoanele cu boli hepatice cronice, screening-ul este vital. Acesta constă într-o ecografie abdominală efectuată la fiecare șase luni. Fiind o procedură simplă și neinvazivă, aceasta poate face diferența între un diagnostic precoce (curabil) și unul tardiv.
3. Strategii de tratament: clasificarea BCLC
Tratamentul este personalizat în funcție de sistemul Barcelona Clinic Liver Cancer (BCLC), care evaluează dimensiunea tumorii, funcția hepatică și starea generală a pacientului se arată de către specialiștii Hospital Clínic Barcelona.
Opțiuni curative (Chirurgicale)
Chirurgia rămâne „standardul de aur” pentru vindecare:
-
Rezecția chirurgicală: Îndepărtarea tumorii (indicată pentru leziuni unice).
-
Transplantul hepatic: Înlocuirea organului bolnav.
-
Ablația percutană: Distrugerea tumorii prin energie (ace introduse prin piele), utilizată când chirurgia nu este posibilă.
Tratamente locoregionale și sistemice
Pentru stadiile intermediare sau avansate, medicina a evoluat spectaculos:
-
Chimioembolizarea și Radioembolizarea: Administrarea de agenți chimioterapici sau particule radioactive direct în tumoră.
-
Imunoterapia: Utilizarea combinațiilor de anticorpi (ex: atezolizumab + bevacizumab sau tremelimumab + durvalumab) care pot prelungi supraviețuirea peste pragul de doi ani.
-
Terapii țintite (pentru colangiocarcinom): Inhibitori moleculari precum pemigatinib sau ivosidenib, destinați pacienților cu biomarkeri specifici.
4. Prevenția și combaterea stigmatului
Un obstacol major în calea diagnosticului precoce este stigmatul social. Asocierea automată a cancerului de ficat cu consumul de alcool sau stilul de viață precar generează vinovăție și negare în rândul pacienților.
Pilonii prevenției (valabili și pentru pacienții deja diagnosticați):
-
Limitarea consumului de alcool.
-
Menținerea unei greutăți sănătoase (combaterea obezității).
-
Monitorizarea și tratarea infecțiilor virale (Hepatita B și C).
-
Adoptarea unei diete echilibrate pentru a îmbunătăți prognosticul bolii.
5. Viitorul: inteligența artificială și medicina de precizie
Prin programul BCLC.AI, cercetătorii explorează noi frontiere pentru a optimiza diagnosticul:
-
Studiul microbiomului pentru a prezice răspunsul la imunoterapie.
-
Utilizarea Inteligenței Artificiale în radiologie pentru identificarea markerilor de precizie.
-
Integrarea datelor biologice și imagistice pentru un management personalizat la maximum.
Cancerul de ficat nu mai este o sentință definitivă dacă este depistat la timp. Consolidarea programelor de screening și eliminarea barierelor psihologice sunt esențiale pentru a crește rata de supraviețuire și calitatea vieții pacienților.