Din cuprinsul articolului
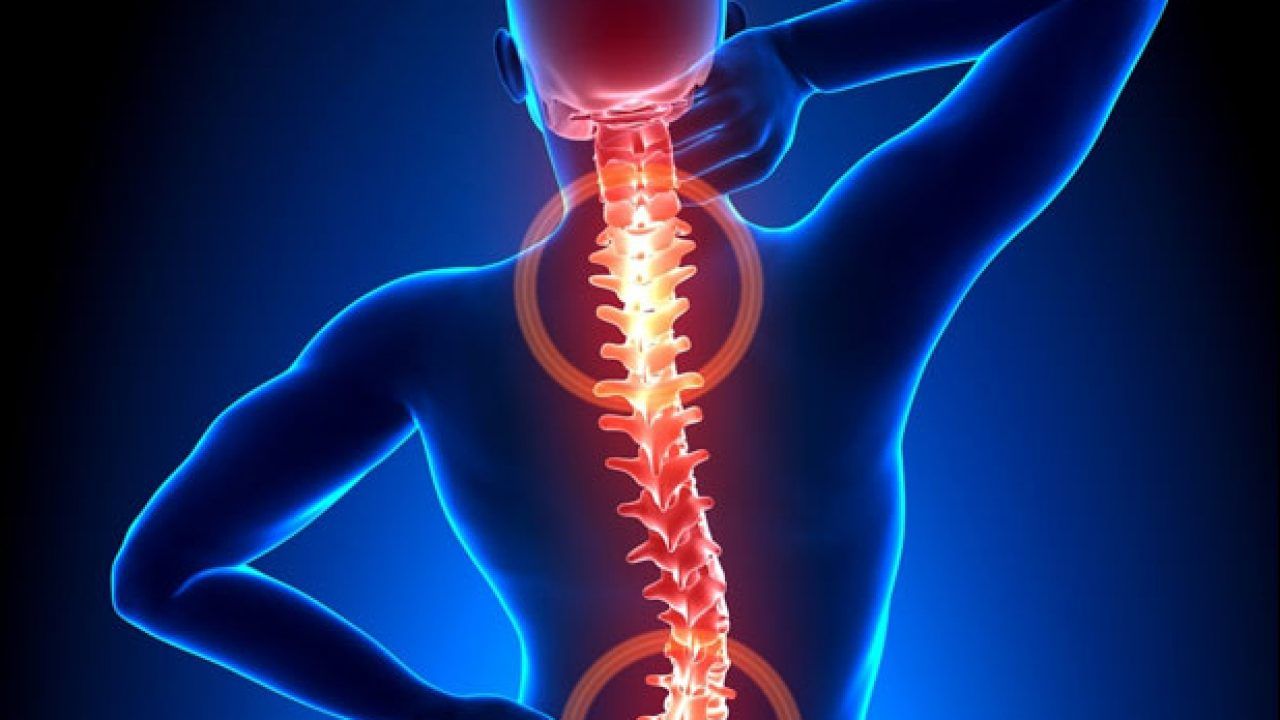
Spondilodicita, o boală infecțioasă inflamatorie și cea mai frecventă care afectează discul intervertebral și vertebrele adiacente. Aceasta este o afecțiune gravă, deoarece poate descompune structurile coloanei vertebrale, poate duce la instabilitatea coloanei vertebrale și, în stadii avansate, afectează și canalul spinal, provocând leziuni neurologice, cum ar fi leziuni ale nervilor sau paralizie, dacă nu sunt tratate la timp. Despre tot ce ţine de această boală a vorbit neurochirurgul Dr. Simone Bayerl.
Care sunt cauzele apariţiei spondilodiscitului?
Dr. Bayerl: Cel mai adesea, este o infecţie, de obicei bacteriană, care ajunge la spinul prin fluxul sanguin dintr-un alt loc din organism – tractul urinar infectat, pielea sau infecţiile dentare, complicaţii după procedurile medicale chirurgicale sau invazive. Leziunea nu este o cauză directă, dar poate facilita infecția prin leziuni tisulare. Unii factori de risc cresc susceptibilitatea la boală, inclusiv diabetul zaharat, un sistem imunitar slăbit, vârsta înaintată, consumul de droguri intravenos, bolile cronice și intervențiile chirurgicale anterioare ale coloanei vertebrale”, explică neurochirurgul.
Care sunt primele simptome?
„Cel mai tipic simptom precoce este durerea constantă de spate, care se agravează treptat și nu se îmbunătățește cu odihnă. Alte simptome pot include febră, oboseală generală și stare generală de rău, transpirații nocturne, mobilitate redusă. În cazurile avansate, se observă simptome neurologice, cum ar fi slăbiciune, amorțeală sau paralizie. Simptomele se dezvoltă adesea lent, în săptămâni sau luni, ceea ce poate întârzia diagnosticul”, explică medicul.
Cum este diagnosticată?
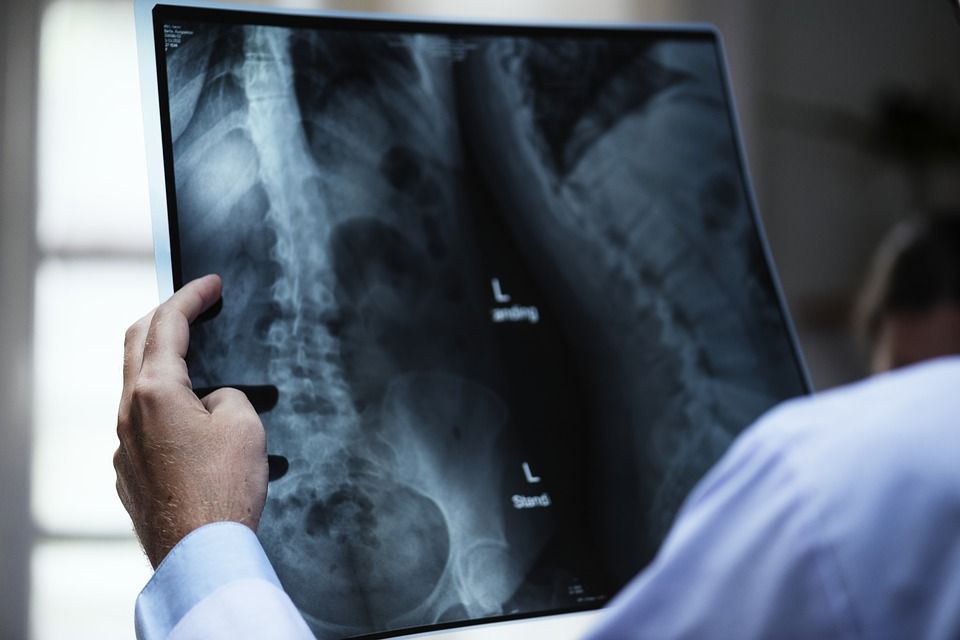
„Diagnosticul se face pe baza examinării clinice, a testelor de laborator și a testelor imagistice. Cele mai importante instrumente de diagnosticare includ teste de sânge care arată markeri ai inflamației și infecției, RMN, care este standardul de aur, precum și culturile de sânge sau biopsia pentru a identifica agentul cauzal al bolii.
O biopsie tisulară este, de asemenea, necesară pentru a obține culturi bacteriene pentru a detecta agenții patogeni, iar în cazurile selectate, tomografia computerizată (CT). Diagnosticul precoce este esențial pentru a preveni complicațiile. De asemenea, este important să se identifice principala sursă de infecție responsabilă pentru boală pentru a oferi un tratament țintit”.
Care sunt metodele moderne de tratament?
„Tratamentul modern constă, de obicei, într-o combinație de terapie cu antibiotice direcționate care durează câteva săptămâni sau luni. Între timp, se aplică terapia durerii, stabilizarea coloanei vertebrale sau întărirea în cazuri specifice, se aplică observarea strictă radiologică și de laborator. Dacă este necesar, intervenția chirurgicală a coloanei vertebrale poate fi efectuată cu decompresie a structurilor neuronale și stabilizarea coloanei vertebrale. Tratamentul este întotdeauna individualizat și este determinat de descoperirile microbiologice și tehnicile moderne de imagistică”.
Dacă este necesară intervenția chirurgicală, care va fi perioada de recuperare?
„Tratamentul chirurgicale este necesar în cazurile de instabilitate spinală, formarea abcesului, deficiențelor neurologice sau eșecului terapiei conservatoare. Procedura implică, de obicei, îndepărtarea țesutului infectat, stabilizarea coloanei vertebrale și, uneori, reconstrucția cu implanturi. Majoritatea pacienților pot începe să se miște la câteva zile după operație, în timp ce recuperarea completă poate dura câteva săptămâni. Tehnicile minim invazive pot scurta semnificativ timpul de reabilitare și pot permite o revenire mai devreme la activitățile zilnice”, explică medicul.