Melanomul este cea mai periculoasă formă de cancer de piele. Acesta se află pe locul cinci ca frecvență după cancerul de sân, plămân, prostată și cel colo-rectal. Din cauza potențialului său de metastazare (migrarea celulelor maligne de la leziunea inițială) și a lipsei de terapii eficiente pentru majoritatea pacienților cu boală avansată, depistarea precoce a melanomului este imperativă.
În ciuda eforturilor considerabile de dezvoltare de noi terapii pentru melanom, pacienții cu boală avansată continuă să aibă un prognostic nesatisfăcător. Deși mulți pacienți cu melanom localizat pe piele sunt vindecați prin excizie chirurgicală, diagnosticarea tardivă este asociată cu un stadiu avansat al bolii. Ne-a prezentat pentru DOCTORUL ZILEI strategii de depistare precoce a melanomului, cel mai agresiv cancer de piele, dr. Antohe Mihaela, medic specialist dermato-venerolog la clinica Laurus Medical.

Cine este mai predispus să dezvolte melanom la un moment dat in viață?
Principalii factori de risc pentru melanom sunt istoricul personal sau familial de melanom, prezența de numeroși nevi (alunițe) și prezența nevilor atipici. Este cunoscut faptul că pacienții care au avut un melanom prezintă un risc de 5-8% de a dezvolta un al doilea melanom.
Alți factori de risc descriși în literatura de specialitate sunt: pielea deschisă la culoare, părul roșcat și ochii albaștri, antecedente de cancer de piele non-melanom și antecedente de arsuri solare sau expunerea excesivă la radiații UV (inclusiv bronzarea artificială la solar).
Cum pot recunoaște pacienții un melanom?
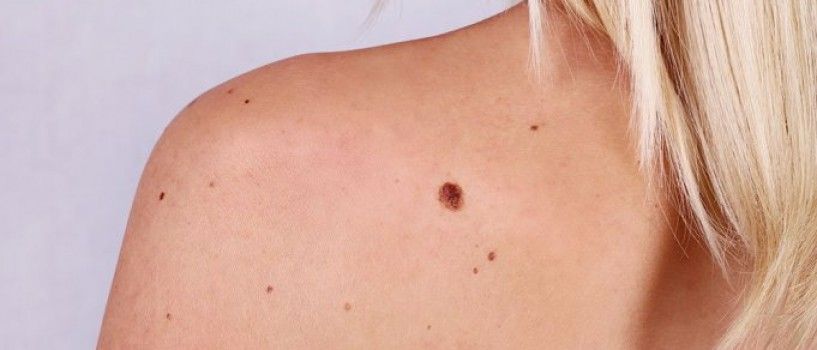
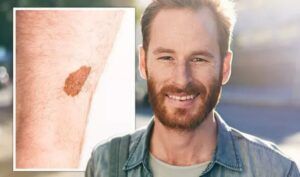
Acronimul ABCD a fost conceput în 1985 pentru a ajuta pacienții să recunoască mai multe trăsături clinice ale melanomului: asimetrie (Asymmetry), margini (Borders) neregulate, variație a culorii (Color) și diametrul (Diameter) peste 6 mm. S-a observat ca modificarea in timp a unei alunițe este un semnal de alarmă care poate sugera malignitate. Având în vedere aceste considerente, experții în domeniu au recomandat adăugarea unui „E” la acronimul ABCD pentru evoluție, pentru ca această metodă de recunoaștere să-și crească sensibilitatea și specificitatea.
O altă metodă de depistare a melanomului de către pacienți este cea a diferențierii – ugly duckling. Aluniţele unei persoane au de obicei un aspect asemănător: aceeaşi formă, aceeaşi culoare, aceeaşi grosime. O leziune pigmentară poate fi considerată suspectă dacă aceasta este diferită de celelalte („răţuşca cea urâtă”). Această metodă de depistare a leziunilor pigmentare se bazează pe conceptul că melanoamele arată diferit în comparaţie cu aluniţele obişnuite.
Medicii dermatologi recomandă pacienților auto-examinarea lunară a alunitelor. Majoritatea studiilor au observat că această metodă se asociază cu diagnosticarea de melanoame mai incipiente și implicit cu mortalitate redusă. Alte studii au arătat insă că melanoamele detectate de pacienți este mai probabil să fie mai groase decât cele detectate de către medici.
Toate alunițele care suferă modificări sunt, de fapt, melanom?
Nu toate modificările ce apar la nivelul alunițelor sunt suspecte pentru melanom. Acest lucru este valabil mai ales dacă acestea suferă o extindere simetrică, lucru așteptat în momentul creșterii alunițelor (în special la pacienții mai tineri). O altă modificare normală este intensificarea uniformă a culorii acestora după expunerea la soare. Deși modificările alunițelor în timpul sarcinii sunt considerate a fi frecvente, în literatură există puține dovezi justificative. Acestea pot rezulta în mare parte din expansiunea pielii.
Alunițele pot suferi de asemenea modificări reversibile ale culorii sau texturii care pot fi produse prin frecare cronică sau alte traume. Este important de știut că aceste tipuri de modificări sunt în general simetrice și uniforme. Însă, modificările asimetrice ale formei sau culorii în cadrul unei leziuni în schimbare, inclusiv ulcerația sau sângerarea, sunt suspecte pentru melanom.
O aluniță nou apărută nu trebuie să îngrijoreze decât dacă arată altfel decât celelate alunițe existente ale pacientului. Este normală apariția de alunițe noi la pacientii tineri. Este binecunoscut faptul că numărul total de nevi este maxim în decursul celei de-a treia decade de viață.
Este dermatoscopia o metodă de diagnostic pentru melanom?
Dermatoscopia nu este o metodă diagnostică, dar poate crește sau scădea siguranța că o leziune melanocitară este benignă sau malignă, îmbunătățind astfel detectarea timpurie a melanomului și reduce necesitatea biopsiilor/exciziilor inutile. Utilitatea acestei tehnici depinde, bineînteles, de experiența celui care o utilizează. S-a observat că dermatologii cu cel puțin 5 ani de experiență de utilizare a dermatoscopiei au o sensibilitate de 92% și o specificitate de 99% de diagnosticare a melanomului din imagini dermoscopice, comparativ cu 69% sensibilitate și 94% specificitate pentru medicii neexperimentați.
Îndepărtarea tuturor alunițelor exclude posibilitatea apariției melanomului?
Excizia tuturor alunițelor unui pacient nu va exclude apariția melanomului, care poate la fel de bine (și chiar mai probabil) să apară din melanocite izolate oriunde pe piele decât din alunițe preexistente. Leziunile de tip “rățușca cea urâtă” (ugly duckling) dar și alte leziuni despre care medicul dermatolog nu poate fi sigur de benignitatea acestora ar trebui excizate si analizate histopatologic.
Cât de des trebuie să ne prezentăm la medical dermatolog pentru examinarea alunițelor?
Frecvența recomandată pentru vizitele la dermatolog, în general, variază între 6 și 12 luni, dar ar trebui să fie dictată de nivelul estimat al riscului pentru pacient și de încrederea / competența pacientului în realizarea auto-examinarii. În cazul pacienților cu alunițe numeroase sau clinic atipice, poate fi necesară reexaminarea pacientului dupa 3-4 luni pentru a se confirma faptul că nicio leziune nu a suferit modificări. După ce se confirmă stabilitatea leziunilor, pot fi stabilite intervale mai lungi pentru vizitele de urmărire.
Când știm că o aluniță trebuie scoasă?
Indicațiile pentru îndepărtarea unei alunițe includ: îngrijorarea pacientului (în special dacă este simptomatică – ex. se află pe o zona traumatizată frecvent) sau îngrijorarea medicului despre o leziune, ugly duckling, confirmarea fotografică a modificărilor (în special modificări asimetrice în leziunile simetrice sau clinic atipice), o nouă leziune clinic atipică și orice leziune nou apărută la un pacient cu vârsta peste 50 de ani.